Dúvidas Comuns
Dúvidas mais comuns sobre Hérnia de Disco Lombar
Dúvidas mais comuns sobre Hérnia de Disco Cervical
Dúvidas mais comuns sobre Degeneração da Coluna
Dúvidas mais comuns sobre Escoliose
Dúvidas mais comuns sobre Espondilolistese
Dúvidas mais comuns sobre Cifose
Dúvidas mais comuns sobre Osteoporose
Dúvidas mais comuns sobre Neuroestimuladores
Dúvidas mais comuns sobre Radiofrequência
Dúvidas mais comuns sobre SED-YESS
Duvidas mais comuns sobre Estenose de Canal (Canal Estreito)
Dúvidas sobre Cirurgia Minimamente Invasiva
Dúvidas mais comuns sobre Hérnia de Disco Lombar
Se a hérnia de disco está na coluna, por que a dor maior é na perna?
Na coluna, o disco fica exatamente na frente das raízes que formam os nervos das pernas ou braços. Quase sempre que o núcleo "escapa" do disco ele se dirige para trás, comprimindo a raiz nervosa mais próxima. Hérnias na região lombar afetam as raízes que vão inervar as pernas, por isso a dor é sentida nessa região.
Qual é a causa da hérnia de disco?
A hérnia é resultado de um desgaste do disco, que pode estar relacionado a vários fatores, como a estrutura genética do indivíduo, sua atividade física, peso, tipo de trabalho, etc. Não existe hérnia causada apenas por um fator isolado. Mesmo nos casos em que a hérnia se manifesta depois de um acidente ou de um esforço, costumam existir outros fatores que contribuíram para o problema.
Qual o tratamento da hérnia de disco?
Na maioria dos casos o tratamento não é cirúrgico, consistindo de medicação para a dor e para a inflamação do nervo, seguida de fisioterapia e programas de exercícios.
A cirurgia é reservada para os casos em que o tratamento conservador não surte o efeito desejado, ou quando o nervo está muito lesionado e precisa ser descomprimido com mais urgência.
Quais os exercícios certos para fazer em casos de hérnias de disco?
Não existe uma fórmula. Existem exercícios para todos os gostos, mas eles devem ser prescritos para cada caso, por um profissional capacitado para julgar as necessidades e capacidades de cada paciente. Via de regra, todos evitam impacto e visam alongar os músculos, aumentar o movimento das articulações e reforçar a musculatura das costas e da barriga.
Como é a cirurgia da hérnia de disco?
A idéia básica é sempre a mesma: descomprimir a raiz nervosa que está comprimida pela hérnia, mas existem diversas maneiras de fazer isso. Hoje em dia existem vários tipos de cirurgia, de forma que a opção lógica é escolher o procedimento menos agressivo que possa ser utilizado no caso em questão. Se a hérnia for do tipo que pode ser tratado através de uma agulha, usa-se a cirurgia percutânea, se não, pode-se optar pela cirurgia por vídeo ou microscópio, e assim por diante.
O Centro de Cirurgia da Coluna oferece diversos tipos de tratamento e está introduzindo uma nova técnica de cirurgia por vídeo, a Discectomia Endoscópica Seletiva com o Sisiema Endoscópico Espinhal de Yeung (SED - YESS), uma técnica extremamente pouco invasiva e utilizável na grande maioria dos casos. Saiba mais sobre o assunto no nosso blog!
Dúvidas mais comuns sobre Hérnia de Disco Cervical
Por que a hérnia de disco cervical provoca dor no braço?
Na coluna cervical, o disco está colocado exatamente na frente das raízes nervosas que se distribuem nos braços. Quando o núcleo "escapa" do disco, ele comprime o nervo e provoca dor no território por onde o nervo se distribui. Por isso a dor afeta braço, mesmo com a lesão localizada na coluna.
Uma hérnia de disco cervical pode provocar paralisia?
Sim. Na região cervical o disco está próximo da medula espinhal, por onde passam as fibras nervosas que controlam a sensibilidade e motricidade de todo o corpo. Dessa forma, pode acontecer de uma hérnia lesionar a medula e provocar paralisia, chamada de mielopatia cervical. É muito raro, entretanto, que esta paralisia aconteça de modo agudo. Os sintomas costumam progredir lentamente e, se o paciente procurar ajuda médica no início do quadro, existe tempo suficiente para que o problema seja diagnosticado e tratado. Assim, se houver falta de força ou sensibilidade nos braços ou pernas, dificuldade para caminhar ou rigidez dos movimentos, você deve procurar um médico o quanto antes!
Qual é a causa da hérnia de disco cervical?
A hérnia é resultado de um desgaste do disco. Esse desgaste está relacionado a vários fatores, como estrutura genética do indivíduo, atividade física, peso, tipo de trabalho, etc.. Não existe hérnia causada apenas por um fator isolado. Mesmo nos casos em que a hérnia se manifesta depois de um acidente ou esforço, costumam existir outros fatores que contribuíram anteriormente para o problema.
Qual o tratamento da hérnia de disco cervical?
Na maioria dos casos o tratamento é não cirúrgico, com medicação e fisioterapia, seguidos de programas de exercícios.
A cirurgia é reservada para os casos de mielopatia cervical, para os casos em que o tratamento conservador não surte o efeito desejado, ou quando o nervo está muito lesionado.
Quais os exercícios certos para fazer em casos de hérnia de disco?
Não existe uma formula. Há vários tipos de exercícios, para todos os gostos, mas eles devem ser prescritos por um profissional capacitado para julgar as necessidades e capacidades de cada paciente.
Como é a cirurgia da hérnia de disco cervical?
Existe mais de um tipo de cirurgia para este fim. A técnica cirúrgica mais comum é a artrodese cervical. Mais modernamente tem se usado a artroplastia cervical, onde que o disco é substituído por uma prótese que mantém a movimentação da coluna.
Dúvidas mais comuns sobre Degeneração da Coluna
O laudo da minha ressonância magnética de coluna fala em lesões degenerativas. O quanto devo me preocupar com isso?
O aparecimento de degeneração no seu exame prova apenas que você não é mais criança. A degeneração é um processo normal da maturidade, tanto quanto ter cabelos brancos ou rosto com algumas rugas.
O importante são os sintomas que você apresenta. Se forem dores ocasionais, não muito intensas, que incomodam um pouco, mas melhoram rápido e permitem que você leve sua vida de forma habitual, você é normal. Pergunte a seus amigos e você verá que a maioria apresenta algumas dores nas costas.
Mas se você vem tendo dores mais intensas, que estão interferindo em sua qualidade de vida, pode ser que exista um quadro degenerativo mais importante, que deva ser tratado.
Qual a causa dessa degeneração? Foi por causa de esforço?
Ao contrário do que as pessoas costumam imaginar, o grau de degeneração da coluna de cada pessoa está mais relacionado com sua genética do que com o tipo de esforço que ela realiza. Claro que o impacto, os esforços repetitivos e as cargas elevadas tem seu papel, mas ele é menos importante do que se imaginava.
Outro fato interessante é que alguns hábitos e posturas comuns em trabalhos sedentários, como as funções de escritório, podem provocar mais danos que muitos tipos de tarefas braçais.
Essa degeneração é progressiva? Até onde pode evoluir?
Como se relaciona ao envelhecimento, o grau de degeneração tende a aumentar com a idade, mas isso não quer dizer que os sintomas aumentem. Normalmente o processo degenerativo não evolui com pioras importantes. O medo que a degeneração aumente até o ponto em que a pessoa possa perder os movimentos, não é verdadeiro. Apenas alguns tipos específicos de doenças degenerativas podem ser progressivas, devendo ser tratadas antes de provocar sintomas mais graves.
O que fazer para parar com a degeneração? Devo abandonar as atividades físicas?
A atividade física não costuma piorar a degeneração, muito pelo contrário.
Embora o exercício possa provocar algum desconforto, ele mantém as articulações funcionando e fortalece os músculos e ossos. Parar com as atividades físicas costuma ser o pior a fazer. O que se recomenda é que a pessoa evite as atividades ruins, de alto impacto ou com cargas exageradas, e adapte o exercício às suas capacidades. O mais adequado é procurar um profissional habilitado para indicar e acompanhar o programa de exercícios.
A degeneração pode ser revertida? Existe algum tratamento que possa renovar as estruturas desgastadas?
A degeneração é um tipo de envelhecimento. Como o tempo não volta atrás, a degeneração, em sí, não é reversível. Existem pesquisas em engenharia genética com esse objetivo, mas são pesquisas iniciais, ainda sem aplicação prática prevista.
Mas o fato do desgaste em sí não ser reversível não quer dizer que os sintomas dolorosos não possam melhorar. A dor e o comprometimento neurológico podem ser reduzidos ou eliminados com os tratamentos disponíveis hoje em dia.
Qual a diferença entre degeneração e doença degenerativa?
Às vezes essas definições ficam confusas por que termos muito parecidos são usados para se referir às duas situações.
Degeneração é o processo de envelhecimento normal da coluna, proporcional à idade e que causa poucos sintomas.
Doenças degenerativas são situações onde a degeneração se agrava de modo desproporcional e, geralmente, localizado, provocando lesões e quadros clínicos específicos, que trazem sintomas mais severos e necessitam tratamento.
Qual o tratamento das doenças degenerativas da coluna?
Existem várias doenças degenerativas específicas, como a discopatia degenerativa, a artrose facetária, a estenose espinhal, a espondilolistese degenerativa e a escoliose degenerativa. Cada quadro desses tem um tipo próprio de tratamento.
Dúvidas mais comuns sobre escoliose
Qual é a causa da escoliose?
Existem vários tipos de escoliose. A mais comum é a escoliose idiopática, que não tem causa bem definida e costuma afetar adolescentes e pré adolescentes, mas existe a escoliose infantil, que afeta crianças nos primeiros anos de idade e pode ser bastante severa, a escoliose congênita, relacionada a existência de vértebras mal formadas, que pode estar presente desde o nascimento mas piora com o passar do tempo, a escoliose degenerativa, causada por desgastes muito severos que levam à desestruturação da coluna, a escoliose secundária, como consequência de infecções ou traumatismos da coluna, e assim por diante.
Quais os sintomas da escoliose?
A escoliose idiopática, que é a mais comum, não costuma provocar dores ou outros sintomas. A única coisa são as assimetrias que aparecem no corpo, como a diferença na altura dos ombros, a cintura mais marcada de um lado que do outro, ou mesmo corpo da pessoa parecer desequilibrado para um dos lados. Às vezes essas alterações são notadas por algum familiar ou em exames na escola.
Qual o tratamento da escoliose?
O tratamento depende de cada caso, nos casos em que o desvio é menor, costuma-se indicar exercícios posturais.
Nos desvios maiores pode ser necessário o uso de coletes, ou até mesmo cirurgia. Alguns tipos específicos de escoliose, como a escoliose congênita, geralmente são cirúrgicos.
Os exercícios podem curar a escoliose?
Não, a escoliose é uma deformidade anatômica, a única maneira de corrigi-la é por cirurgia.
Os exercícios visam o controle da dor e manutenção do quadro nos casos em que a deformidade é pequena e não vale à pena submeter-se a uma cirurgia.
O colete pode curar a escoliose?
Geralmente o colete é colocado quando a escoliose é diagnosticada ainda na fase de crescimento da pessoa. O colete é fabricado de forma a forçar a coluna para a posição correta, de forma que seu uso durante o período de crescimento pode impedir que a escoliose progrida e fazer com que a pessoa chegue na fase adulta com uma curva pequena, que não necessite cirurgia. Mas não se pode esperar que o uso do colete consiga corrigir uma curva que já exista e esteja estruturada.
Quando é necessário fazer uma cirurgia de escoliose?
Nos casos de curvaturas muito grandes, geralmente associadas com doenças neurológicas, a deformidade da coluna pode comprometer a mobilidade e até a capacidade da pessoa respirar adequadamente, sendo mandatória a cirurgia.
Em alguns casos, a curvatura provoca um desequilíbrio do corpo, causando dor crônica e deformidade progressiva, também sendo necessário operar.
Em vários casos a cirurgia não é obrigatória, mas é feita por trazer um resultado estético e funcional melhor que o dos outros tratamentos. Nas escoliose idiopáticas do adolescente, que são as mais comuns, costuma-se pensar em cirurgia nas curvas de 40 graus ou mais.
Como é a cirurgia da escoliose?
Existem várias técnicas cirúrgicas para tratamento da escoliose, mas a maioria delas consiste, basicamente, em colocar hastes metálicas que restituem o alinhamento e fixam a coluna, reduzindo a deformidade. Os detalhes da cirurgia são definidos com base em classificações que consideram as características das curvaturas da coluna e subdividem a escoliose em diferentes tipos, que necessitam diferentes estratégias de correção.
Qual o resultado da cirurgia para escoliose?
Como em todas as cirurgias, o resultado varia a cada caso e, quanto mais grave o caso, mais difícil o resultado ideal.
Em alguns casos consegue-se a normalização do alinhamento da coluna. Na maioria dos casos há uma melhora grande, mas sem correção completa. Com as técnicas e instrumentais cirúrgicos mais modernos, os resultados vem melhorando cada vez mais.
Não é perigoso fazer uma cirurgia assim em um adolescente?
Na verdade, o melhor momento para realizar a cirurgia é na adolescência, em seguida do fim da fase de crescimento.
Nesse ponto, o esqueleto já está suficientementeduro mas ainda mantém bastante mobilidade, facilitando a correção da curvatura. Além disso, pessoas bem jovens e saudáveis toleram cirurgias grandes muito melhor do que as mais velhas.
Pode-se fazer uma cirurgia de escoliose ainda na infância?
Sempre que possível espera-se o fim da fase de crescimento, que é o momento ideal, porém algumas escolioses são tão grandes ou aumentam tão rápido que não é possível esperar.
E as escolioses dos adultos?
Adultos podem apresentar escoliose por dois motivos: ou tinham escoliose quando eram mais jovens e não fizeram tratamento, ou desenvolveram uma escoliose por degeneração da coluna.
A cirurgia da escoliose no adulto sempre é mais complexa e tem resultados mais limitados que nos adolescentes.
Se for uma escoliose degenerativa, a cirurgia costuma ser bastante complexa e apresentar diversos riscos, até por quê esse tipo de problema ocorre em pessoas de idade um pouco mais avançada e que tem outras doenças além da escoliose.
Como a degeneração pode causar uma escoliose?
O desgaste assimétrico dos discos e das articulações fazem a coluna ficar desequilibrada, de modo que ela começa a apresentar curvaturas fora do normal. Essas próprias curvaturas aumentam ainda mais o desequilíbrio, causando um círculo vicioso em que a tendência é a coluna deformar-se cada vez mais.
Dúvidas mais comuns sobre espondilolistese
Na espondilolistese a coluna fica solta, com as vértebras deslizando?
Na verdade, o deslizamento ocorre de forma muito lenta e, muitas vezes, já está estacionado quando a doença é descoberta.
Muitos pacientes temem que a vértebra se desloque agudamente e corte os nervos, provocando paralisia. Esse risco não é real, a instabilidade que existe é crônica, não existe modo da coluna se "desmontar" de uma hora para outra.
Existe alguma classificação das espondilolisteses?
Existem várias. A mais comum é a de Meyerding, que classifica as listeses conforme o grau de escorregamento da vértebra, que permite uma idéia da gravidade da lesão.
Qual a causa da espondilolistese?
A espondilolistese degenerativa é provocada pelo desgaste patológico das articulações facetárias, como parte do quadro de degeneração da coluna. Por isso, ela ocorre em adultos e idosos.
A espondilolistese ístmica ocorre por um defeito das articulações facetárias, que pode ser de natureza congênita (de nascimento) ou devido a alguma lesão ocorrida na infância. Por isso, a espondilolistese ístmica é comum na infância, adolescência e nos adultos jovens.
O que é espondilólise? É a mesma coisa coisa que espondilolistese?
Não é a mesma coisa. Espondilolistese é o deslocamento da vértebra. Espondilólise é um defeito do arco vertebral, que acaba permintindo que a vértebra escorregue. A espondilólise é a causa mais comum de espondilolistese ístmica.
Quais os sintomas da espondilolistese?
A deformidade visível da coluna acontece só nos casos em que o deslizamento da vértebra é muito grande. Via de regra, os maiores sintomas são dor lombar crônica e dor ciática, mas é comum uma pessoa ser portadora deste tipo de deformidade sem apresentar nenhum sintoma.
Qual o tratamento da espondilolistese?
O tratamento inicial visa o controle da dor e consiste em medicação, exercícios e fisioterapia.
Quando isso não é o suficiente, pode-se tentar controlar a dor através de bloqueios e infiltrações.
Como em todas as deformidades, a única maneira do problema ser verdadeiramente corrigido é a cirurgia, mas ela se reserva para os casos mais graves e para aqueles em que os outros tratamentos não funcionam.
Como é a cirurgia da espondilolistese?
Na cirurgia, a vértebra que desliza deve ser fixada e os nervos que estiverem apertados devem ser liberados.
A fixação costuma ser feita com a colocação de hastes e parafusos de titânio, sempre que possível pela técnica de artrodese minimamente invasiva de coluna lombossacra.
Na maioria dos casos não é necessário trazer a vértebra de volta para o lugar, apenas fixá-la de modo a impedir que siga se movendo. Nos casos aonde o deslizamento é muito grande, pode ser necessário fazer o realinhamento da coluna para obter-se um bom resultado funcional e estético.
Dúvidas mais comuns sobre cifose
Qual é a causa da cifose?
A cifose pode ser um problema apenas postural ou pode ser consequência de um grande número de patologias da coluna, desde a degeneração até os traumatismos. A causa mais comum de cifose em pessoas jovens é a Doença de Scheuermann, um distúrbio do crescimento das vértebras e cartilagens dorsais na puberdade.
Quais os sintomas da cifose?
O sintoma mais chamativo é a própria deformidade da coluna, com uma curvatura exagerada do tronco, formando uma giba. Entretanto a cifose, diferente da escoliose, costuma provocar dor importante, não apenas no dorso, mas também na cintura e no pescoço.
Qual o tratamento da cifose?
O tratamento depende de cada caso. Quando a curvatura é menor, costuma-se indicar exercícios posturais. Nos desvios maiores pode ser necessário o uso de coletes, mas eles só funcionam na fase de crescimento, para impedir a piora da lesão. Nos casos mais graves o tratamento é a cirurgia.
Os exercícios podem curar a cifose?
Apenas nos casos em que o problema é apenas de má postura. Fora isso, os exercícios podem ajudar no controle da dor e na manutenção do quadro nos casos em que a deformidade é pequena e não vale à pena pensar em cirurgia.
Quando a cifose está relacionada a alguma patologia, ela é uma deformidade anatômica, sendo que a única maneira de corrigi-la é por cirurgia.
Quando é necessário fazer uma cirurgia de cifose?
Em alguns casos, a curvatura é tão grande que a pessoa só consegue ficar em pé apoiada em uma bengala ou andador. Nos casos de curvaturas muito grandes a cirurgia pode ser mandatória, pois a cifose pode comprometer os movimentos e até a capacidade da pessoa respirar adequadamente.
Em outros casos a cirurgia é realizada por quê a deformidade está piorando ou causando muita dor.
Como é a cirurgia da cifose?
Existem várias técnicas, porém, hoje em dia, a maioria das cirurgias é feita pela parte de trás do tronco, sendo colocadas hastes metálicas que corrigem o alinhamento e fixam a coluna, reduzindo a deformidade.
Qual o resultado da cirurgia para cifose?
Como em todas as cirurgias, o resultado varia a cada caso e, quanto mais grave o caso, mais difícil o resultado ideal.
Com as técnicas mais modernas, não é raro conseguir a correção total da curvatura.
Dúvidas mais comuns sobre osteoporose
Quem tem mais risco de osteoporose?
Uma em cada 3 mulheres desenvolve osteoporose após a menopausa, enquanto nos homens acima de 60 anos, apenas um em cada 6 desenvolve. A chance de ter osteoporose aumenta com a idade, é maior em pessoas de físico delicado e nas raças branca e amarela. Histórico de osteoporose na família também aumenta as chances de apresentar a doença.
O que se pode fazer para evitar a osteoporose?
O principal é evitar o sedentarismo, o baixo peso, a perda de massa muscular e as dietas pobres em cálcio e com excesso de fibras e proteínas. Tomar sol aumenta a produção de vitamina D, que ajuda na calcificação. As terapias de reposição hormonal auxiliam, mas devem ser feitas sob orientação médica.
Tomar cálcio pode evitar a osteoporose?
Não basta tomar cálcio, pois a alteração do metabolismo que causa a osteoporose faz com que o cálcio seja eliminado do corpo, sem se transformar em tecido ósseo.
Qual o tratamento da osteoporose?
A reposição de cálcio deve ser acompanhada de outras medicações, como vitamina D, alendronato, ou reposição de hormônios como estrogênio ou calcitonina. O exercício também é muito importante, principalmente ao ar livre, pois tomar sol também aumenta a calcificação.
Qual o problema de ter osteoporose? Que sintomas ela causa?
A osteoporose não dói nem causa outros sintomas. O grande problema da osteoporose é que ela deixa o osso mais fraco, com risco maior de sofrer fraturas, mesmo em traumatismos leves ou esforços normais do dia a dia.
As fraturas por osteoporose são muito comuns?
Um terço das mulheres com 60 anos apresenta fratura de vértebras. Destas, 20% são casos graves, que falecem alguns meses após a fratura.
Qual o tratamento das fraturas por osteoporose?
A cirurgia convencional é indicada muito raramente, apenas em casos muito extremos. Geralmente se deixa o paciente em repouso, tomando analgésicos leves e vestindo um colete para sustentar melhor o tronco. Na maioria dos casos isso é o suficiente para aliviar a dor e permitir que a fratura se calcifique de novo. Quando isso não é suficiente, pode-se pensar em procedimentos como a vertebroplastia e a cifoplastia.
O que são vertebroplastia e cifoplastia?
São procedimentos cirúrgicos minimamente invasivos em que faz uma injeção de cimento ósseo dentro de vértebras fraturadas. A cimentação da fratura traz um alívio quase imediato da dor causada pela fratura e permite que o paciente volte a se movimentar.
Quando estão indicadas a vertebroplastia ou a cifoplastia?
Nos casos em que existe dor significativa ou incapacitante, sem melhora com o tratamento clínico. Geralmente estes pacientes tem dificuldade grande de se movimentar e ficam restritos na cama, com risco de lesões da pele ou infecções respiratórias. A cimentação da fratura pode reverter este quadro, trazendo melhora quase imediata, nos casos em que é bem indicada.
Qual a diferença entre vertebroplastia e cifoplastia?
Na vertebroplastia é a injeção de cimento ósseo diretamente no corpo da vértebra.
A cifoplastia é uma evolução da vertebroplastia, que utiliza uma aparelhagem mais complexa para a injeção do cimento. Nesse procedimento, um balão é inflado dentro do osso, fazendo com que a vértebra se expanda. O cimento é, então, colocado na cavidade criada pelo balão.
Veja mais detalhes na página de técnicas cirúrgicas ou em nosso blog.
Dúvidas mais comuns sobre neuroestimuladores
O que é um neuroestimulador?
É aparelho constituído por um gerador de impulsos elétricos, parecido com um marca passo cardíaco, ligado a um eletrodo que é colocado junto a uma estrutura nervosa. No caso da coluna, o eletrodo é colocado junto à medula e o gerador fica no tecido subcutâneo. Esse aparelho tem a função de enviar estímulos elétricos para a medula, podendo ser programado de várias formas para enviar vários tipos e intensidades de estímulos.
Como o estimulador pode resolver um problema de coluna?
Na verdade o aparelho não resolve o problema propriamente dito, ele controla a dor relacionada ao problema.
Qualquer que seja o quadro que está levando à existência de dor, o estímulo doloroso tem que ser transmitido para o cérebro, através da medula. O neuroestimulador cria e transmite para a medula impulsos elétricos que são opostos aos estímulos dolorosos, tentando bloquear a sua passagem. Dessa forma, o paciente não recebe o estímulo doloroso no cérebro e não sente a dor.
Que alterações o aparelho traz para o dia a dia? O que não se pode fazer com um neuroestimulador?
O aparelho não traz grandes restrições, mas não se deve passar em portas com detector magnético de metais (bancos, aeroporto, etc.) e a maioria dos aparelhos não é compatível com a realização de exames de ressonância magnética.
Como é a cirurgia de colocação do neuroestimulador?
O eletrodo que vai sobre a medula é colocado através de um pequeno corte nas costas, com uma pequena abertura do osso. Em alguns casos, existe a alternativa de colocar o eletrodo sem cortes, através de uma agulha.
O gerador é colocado embaixo da pele através de outro corte, que pode ser na barriga ou na região lombar.
Na maioria das vezes a cirurgia é realizada com anestesia local e uma sedação leve, sem anestesia geral.
Muitas vezes a cirurgia é dividida em duas fases, na primeira fase se coloca o eletrodo, ligado a um estimulador externo e observa-se por alguns dias, para testar o efeito do estimulador nos sintomas do paciente. Se o efeito for realmente bom, é realizada a segunda fase, onde o gerador definitivo é colocado embaixo da pele.
Quais os riscos da cirurgia de colocação de um neuroestimulador? Pode haver rejeição do aparelho pelo corpo?
A cirurgia para implantação do aparelho é simples. O eletrodo é colocado através de um apequena abertura no osso da coluna e o gerador é colocado embaixo da pele, assim, não existem grandes exposições cirúrgicas ou dissecções. Os riscos cirúrgicos são os habituais para qualquer cirurgia pequena. Os aparelhos são isolados com material biocompatível. Não existe rejeição.
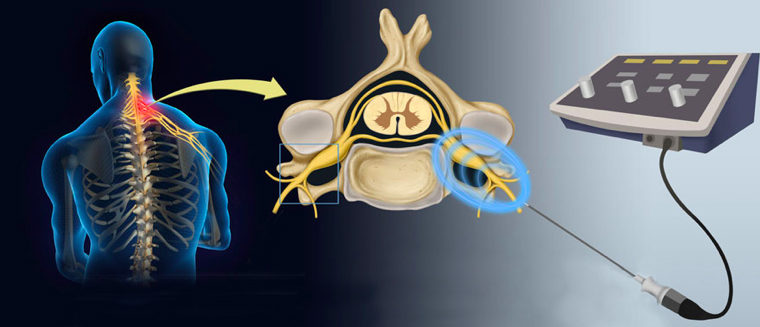
Dúvidas mais comuns sobre radiofrequência
O que é radiofrequência? Como ela funciona na dor?
A radiofrequência (RF) é um tipo de onda eletromagnética que gera calor e campos eletromagnéticos.
Nos tratamentos de coluna, utiliza-se o calor gerado pela onda de RF para lesionar nervos que estejam envolvidos na transmissão ou geração de dor. A diferença da RF para outras fontes de aquecimento é que a RF é totalmente controlável, sendo possível programar perfeitamente a temperatura, o tempo de aplicação, a área por onde o calor se espalha, e assim por diante.
Como são os procedimentos com radiofrequência?
Eles consistem em posicionar uma agulha especial (eletrodo) sobre o nervo que se queira lesionar e ligar essa agulha a um gerador de RF, que vai fazer o aquecimento da agulha. O local de colocação do eletrodo e a quantidade de calor utilizado dependem da patologia que se esteja tratando.
Quais os riscos do uso da radiofrequência?
Por ser totalmente controlável, o uso da RF é muito seguro. Além da energia liberada ser totalmente programável conforme se deseje, os geradores de RF permitem a realização de testes para confirmar a posição e funcionamento dos eletrodos antes de aplicar a energia.
Em que situações o tratamento com radiofrequência pode ser aplicado?
A RF destrói ou desativa nervos que transmitem sinais dolorosos, impedindo que eles cheguem ao cérebro. O tratamento é mais usado em casos de dor cervical ou lombar por artrose, ou dor articular sacroilíaca. Geralmente realiza-se antes bloqueios anestésicos de teste para confirmar que a interrupção do nervo vai reduzir a dor.
Dúvidas sobre o SED-YESS
O que é SED-YESS?
O termo se refere a Selective Endoscopic Discectomy (Discectomia Endoscópica Seletiva) com o sistema Yeung Endoscopic Spine Surgery. Trata-se de uma técnica de endoscopia discal extremamente pouco invasiva, pela qual se pode tratar hérnias e outras lesões do disco através do forame de passagem do nervo, com um corte de aproximadamente 1cm, lateral à coluna.
Qual a diferença para as outras cirurgias de hérnia por vídeo?
As primeiras cirurgias de hérnia discal por vídeo utilizavam uma abordagem cirúrgica pela parte de trás da coluna, basicamente a mesma da cirurgia convencional. A cirurgia realizada também era praticamente igual à cirurgia convencional, apenas com um corte e uma lesão muscular menores, proporcionados pelo uso da visão endoscópica.
No SED-YESS usa-se uma abordagem lateral e uma entrada na coluna junto ao forame, diretamente no local de conflito entre o nervo e a hérnia. O SED-YESS permite, também, abordagens para esvaziamento interno do disco sem manuseio do nervo, muito parecido com o que se faz na cirurgia percutânea da hérnia discal, porém com a vantagem da visão endoscópica.
Quem é candidato a esse procedimento?
A indicação mais comum é para portadores de hérnia de disco lombar dos discos L4-L5, L3-L4 e L2-L3, sendo que o procedimento serve para a maioria dos tipos de hérnias. O SED-YESS também tem sido utilizado para tratamento de alguns casos de discopatia degenerativa dolorosa e estenose lombar.
Dúvidas mais comuns sobre Estenose de Canal (Canal Estreito)
O que é estenose de canal? Qual a causa da estenose do canal?
É a redução ou estreitamento dos espaços de passagem dos nervos na coluna, levando à compressão nervosa. A estenose é uma doença degenerativa, ou seja, uma complicação do processo degenerativo normal da coluna.
O estreitamento pode ser causado pelo aumento de volume de articulações com artrose, pela protrusão e redução da altura de discos desgastados, por deslizamentos vertebrais que deformam o canal espinhal, ou pela soma de diversos desses fatores.
É muito comum que a estenose esteja incluída dentro de um outro quadro de doença degenerativa, como por exemplo uma espondilolistese com estenose, ou uma escoliose com estenose.
Quais os sintomas da estenose de canal?
Os sintomas são relacionados com a presença de compressão dos nervos, especialmente dores irradiadas nas pernas. Essas dores podem ser de vários tipos, mas a apresentação mais típica é a claudicação neurológica, uma dor que piora à medida que a pessoa caminha e melhora com ela sentando-se.
Qual faixa etária da estenose de canal?
Por estar relacionada com alterações degenerativas mais avançadas, a estenose é uma doença degenerativa mais típica da terceira idade, embora possa acontecer em pessoas mais jovens.
Como é a cirurgia da estenose de canal?
O objetivo maior da cirurgia é descomprimir os nervos em sofrimento. Nos casos de estenoses simples, em segmentos limitados da coluna e não associadas a outras doenças degenerativas, pode-se realizar cirurgias de descompressão simples, ou seja, apenas uma retirada limitada de osso que esteja comprimindo o nervo. Nos casos em que a estenose é parte de um quadro de escoliose ou espondilolistese, é necessário fazer a descompressão mais o tratamento da patologia em questão, geralmente através de uma artodese.
Dúvidas sobre cirurgia minimamente invasiva
O que é cirurgia minimamente invasiva?
No início, o termo era utilizado para cirurgias feitas através de agulhas, cânulas ou cortes bem pequenos mas, hoje em dia, o conceito se aplica a qualquer procedimento que apresente uma agressão reduzida, em relação ao tratamento padrão.
Assim, se uma técnica cirúrgica preserva estruturas ou funções, pode ser considerada minimamente invasiva. O mais comum é que os procedimentos minimamente invasivos associem as duas características: preservação de estruturas e cortes reduzidos.
Por exemplo, uma artrodese minimamente invasiva é praticamente igual a uma convencional, porém ela usa cortes menores e preserva os grupos musculares extensores da coluna. Já uma fixação dinâmica pedicular, que usa cortes e preservação muscular iguais ao da artrodese minimamente invasiva, é ainda menos invasiva, pois além disso preserva movimento, e assim por diante.
Qual a vantagem da cirurgia minimamente invasiva?
Preservando estruturas e agredindo menos, esse tipo de procedimento leva a sangramentos e tempos de hospitalização menores, recuperações mais tranquilas, retorno mais fácil às atividades, etc.
Sempre que exista uma alternativa minimamente invasiva para tratamento de uma certa patologia, vale à pena utilizá-la.
agende sua consulta:
Dr. Ernani Abreu
Especializado em Técnica Minimamente Invasiva
Centro de Cirurgia da Coluna
CREMERS 10533
Centro Clínico Mãe de Deus - Rua Costa, 30 - Sala 603
- Porto Alegre/RS